2月13日下午,我院第四批援鄂医疗队共160人到达武汉,整建制接管武汉市第一医院1个重症病区的医疗救治工作。队中有四位来自麻醉科的医生:刘小男,吴彬,郝涌刚,黎平。值得一提的是,这四个人都是共产党员,在疫情出现后第一时间报名参加援鄂医疗队。
在抗击新冠肺炎疫情的最前线,他们贡献着麻醉医生特有的力量,发挥着麻醉医生特有的优势。
武汉战“疫”中的重医附一院麻醉医生
由重庆医科大学附属第一医院160名医护人员组成的重庆市第八批援鄂医疗队,从2月14日开始,整建制接管武汉市第一医院重症第10和第11病区。队中有四位来自重医附一院麻醉科的医生:刘小男,吴彬,郝涌刚,黎平。
值得一提的是,我们四人都是共产党员,均在疫情出现后第一时间报名参加援鄂医疗队。我们四人中大部分人曾去过美国哈佛大学参加心脏超声、ECMO等培训,是国家应急医疗救援队队员,曾参加过庐山地震等应急工作。

重医附一院援武汉医疗队四位麻醉医生
我是黎平,去年参选“医者仁心”重庆名医青年医师榜时,有媒体朋友问我,麻醉医生到底干些什么工作。最近,得知我奔赴武汉抗疫,许多友人更添疑惑,你们麻醉医生不就是在手术前打个麻醉针吗,新冠病人又不做手术,你们去干啥?趁着休息的功夫,给大家普及一下。
与医疗队中来自呼吸、传染、胸外、神外等内外科的医生一样,接管病区当晚,我和麻醉医生刘小男第一批值夜班,我们都被分配了各自的病床。接班后就开始收病人,问病史、查体、看辅助检查、写病历,下诊断、开医嘱等等。这些临床医生的基本功夫,麻醉医生自然也不在话下。而且接到命令当天,麻醉科主任闵苏教授就特意组织我们学习了新冠肺炎的诊疗指南(第五版)。所以,虽然我们常用的麻醉电子信息系统与内外科的电子病历系统有很大差别,但我和同事们克服困难,努力学习,很快就得心应手。
由于我们收治的重症病人较多,所以在诊疗过程中,很快就显出麻醉医生的特点来。
麻醉医生擅长危重患者生命体征监测和调控。新冠肺炎病人病情进展到危重阶段,会逐渐甚至迅速出现急性呼吸窘迫综合征(ARDS)、急性吸呼衰竭、休克、肝肾等多器官功能不全等危急情况。病人的呼吸、心跳、血压等基本生命体征会出现剧烈的波动,因此,严密地监测与调控极其重要,是救治的关键环节。而这些是我们在手术麻醉中,在麻醉后恢复室(PACU)里的常规工作。
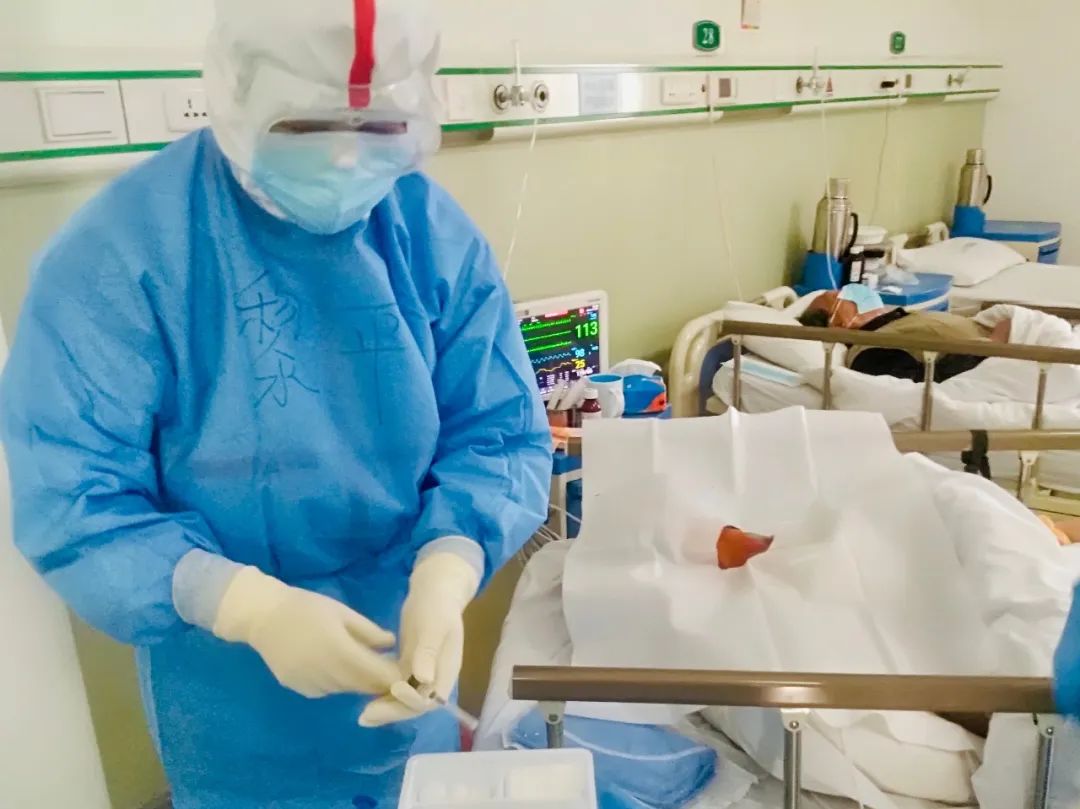
黎平正在进行深静脉穿刺
通过密切地观察病人体征、监护仪、血气分析等多种手段,我们时刻监控着患者病情的变化。当然条件所限,病房没有麻醉科常用的超声,更谈不上高端的经食管超声,否则,我们对病人可以做更精准的监测,将更加有利于治疗。
一旦发现患者病情变化,生命体征异常,我们迅速采用鼻导管、面罩吸氧、无创或有创通气,以及补液,血管活性药物等呼吸循环支持手段,维持病人生命体征正常,为机体抵抗病毒赢得宝贵时间。
同样,由于病区没有配备呼吸循环支持的大杀器——ECMO,同行的ECMO专家麻醉医生吴彬沒有了一显身手的机会。不过,就在笔者写作此文时,他接到了要求增援的电话,帮助武汉市第一人民医院完成ECMO。
病区医护有句口头禅,“麻醉科的帅哥,上!”这是怎么回事呢?动脉血气分析是了解病人氧合、酸碱平衡内环境的重要手段,但采集动脉血是个技术活,特别是套在防护服上厚厚的手套,戴在眼前起雾的护目镜让手感、视力明显受限,大大增加了动脉穿刺采血的难度,还有病人需要腰椎穿刺采集脑脊液送检,而这些都正是麻醉科医生每天的日常工作。
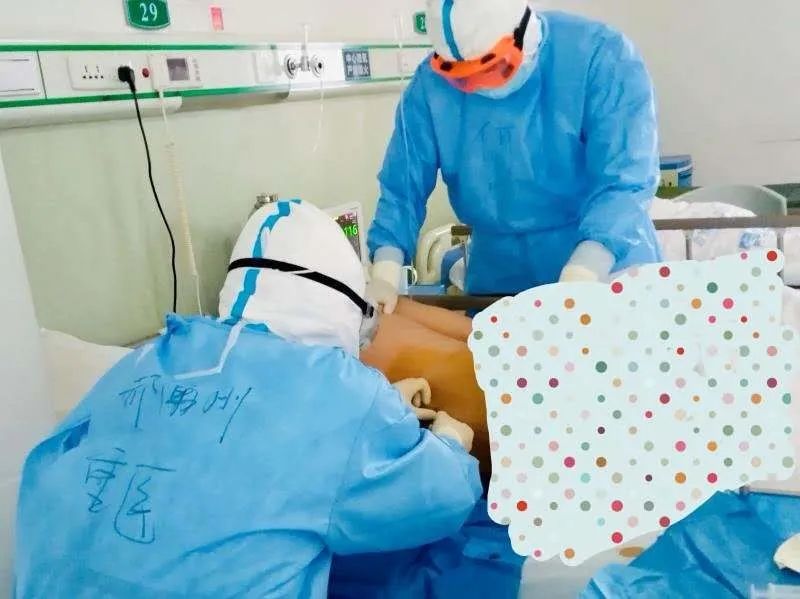
郝涌刚给病人做腰椎穿刺
有一位中年男性意识障碍的病人,需要建立中心静脉穿刺置管,用于补液给药。病区组长医生说“麻醉科医生,上。”于是我真切体验到了与全身麻醉状态下大不一样的深静脉穿刺,浅昏迷的病人不会配合,头扭来扭去;无法升高的病床让我不得不尽量弯下腰,诱发第三腰椎肥大的横突与周围软组织摩擦,引起剧烈的疼痛;被三层手套笼住的手指无法清晰触摸到动脉搏动,起雾的护目镜让视野一片朦胧。我必须侧着头斜视才能拥有一小块清楚的视野,好不容易穿刺针到位,置入导丝时患者恰好头一动,无法置入,剧烈的腰痛让我不得不隔一会又直起腰缓一缓,平时几分钟的活儿,折腾了差不多半小时,汗透衣背,操作成功。
麻醉医生不仅像内科医生一样诊治患者,像外科医生一样动手操作,更是急救复苏的行家里手。很多人不知道,甚至是专业医务人员也不一定清楚,心肺复苏这项急救最关键的核心技术,就是一位叫Safar的美国麻醉学专家发明的,他由此被尊称为现代心肺复苏之父。
一位新冠肺炎危重症的老人家,呼吸衰竭,无创通气难以维持氧合,急需气管插管有创通气。正好郝涌刚当班,当即按流程呼叫武一医院麻醉科抢救插管。这是指挥部的要求,因为我们病区没有相应的药品和设备,更没有防喷溅气溶胶的防护装置。我们的麻醉同行全幅防护武装,娴熟地诱导给药,顺利完成气管插管,正在固定导管,郝涌刚发现监护仪显示心率迅速下降,立即触摸颈动脉搏动消失,心脏骤停,他立即开始胸外心脏按压,启动心肺复苏。由于发现及时,抢救有力,老人家很快恢复了自主心跳,被转入病区ICU进一步救治。
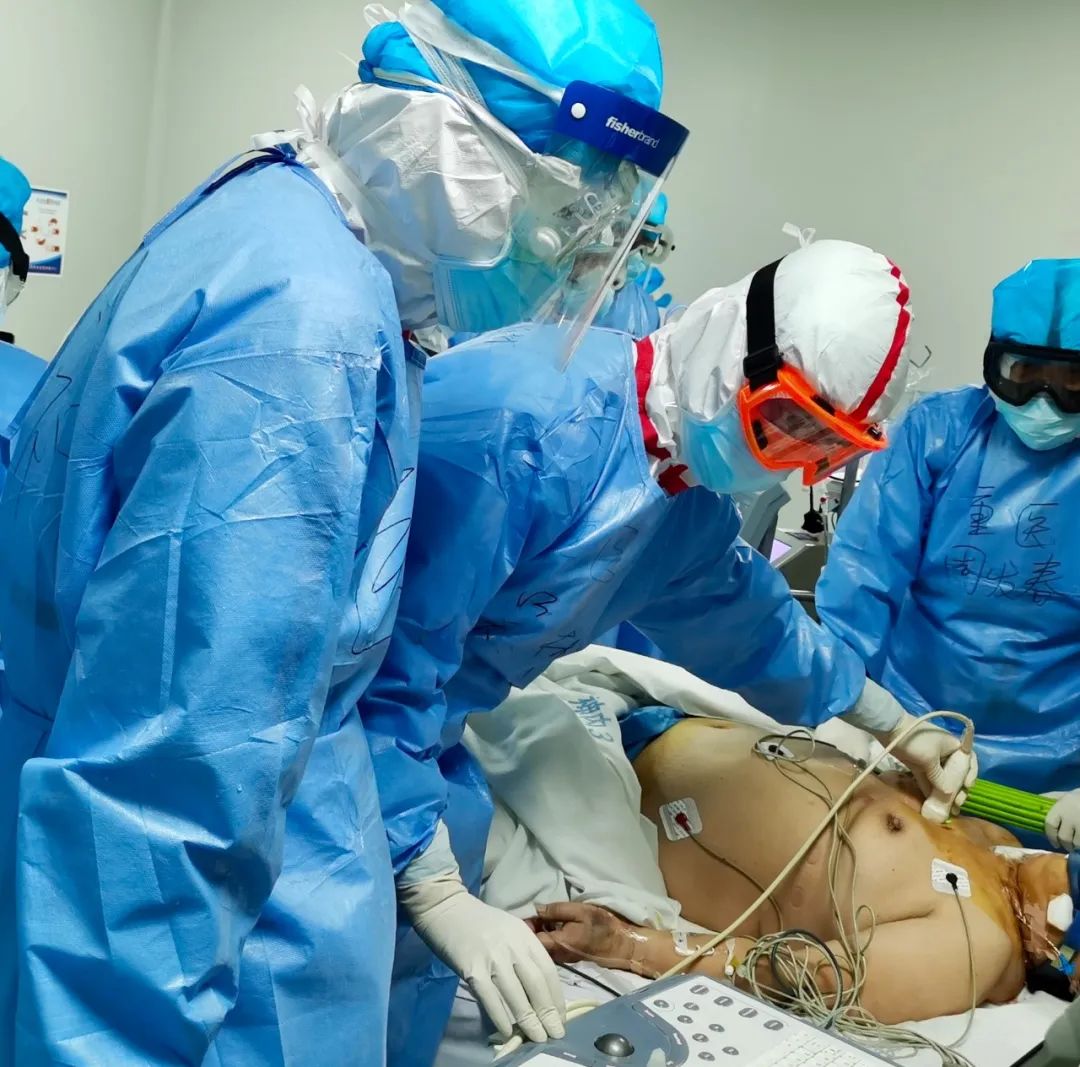
吴彬在安装ECMO后用经胸超声检查插管位置
当班时碰到一位91岁的老人家令我印象深刻。护士突然呼叫氧合不好,SpO2仅80%左右。我迅速赶到床边,发现病人端坐呼吸,烦躁不安,心率140多次/分,双肺满布湿啰音,患者合并冠心病,重度三尖瓣关闭不全、房颤、心衰,立即给予西地兰强心,速尿利尿,把面罩高流量给氧换成无创呼吸机通气。老爷爷慢慢平静下来,生命体征渐渐好转。他拉着我的手不让我离去,说他是南下老干部,问他的情况好些没有,让我们一定要治好他。我握着老人家的手,听着他不停地诉说,回应他的关切。麻醉医生会急救,更牢记和践行着特鲁多医生的铭言“有时去治愈,常常去帮助,总是去安慰。”
病区组建了临时ICU,接收的病人都是新冠肺炎危重症,都在气管插管下接受有创呼吸机通气。若病人清醒,自主呼吸就会与呼吸机正压通气打架,术语称之为人机对抗,可能产生很多并发症,因此,给予病人适度的镇静肌松就很有必要。吴彬在ICU值班时制定了方案,我们麻醉科几位同事商议确定后分享给了医疗队。
还有一位中年男性患者,新冠肺炎的症状不重,反倒是被痛风所致的左侧踝关节剧烈疼痛所折磨困扰,无法下床,无法入睡,将新冠肺炎倒置之度外,一心要解决疼痛问题。我们给他服用了塞来昔布,第二天查房时,患者双手合什,连声称谢,吃得香,睡得好,也可以下床活动了。镇静镇痛,于麻醉医生而言,就似探囊取物罢了,我们有若干的药物,有不尽的手段。
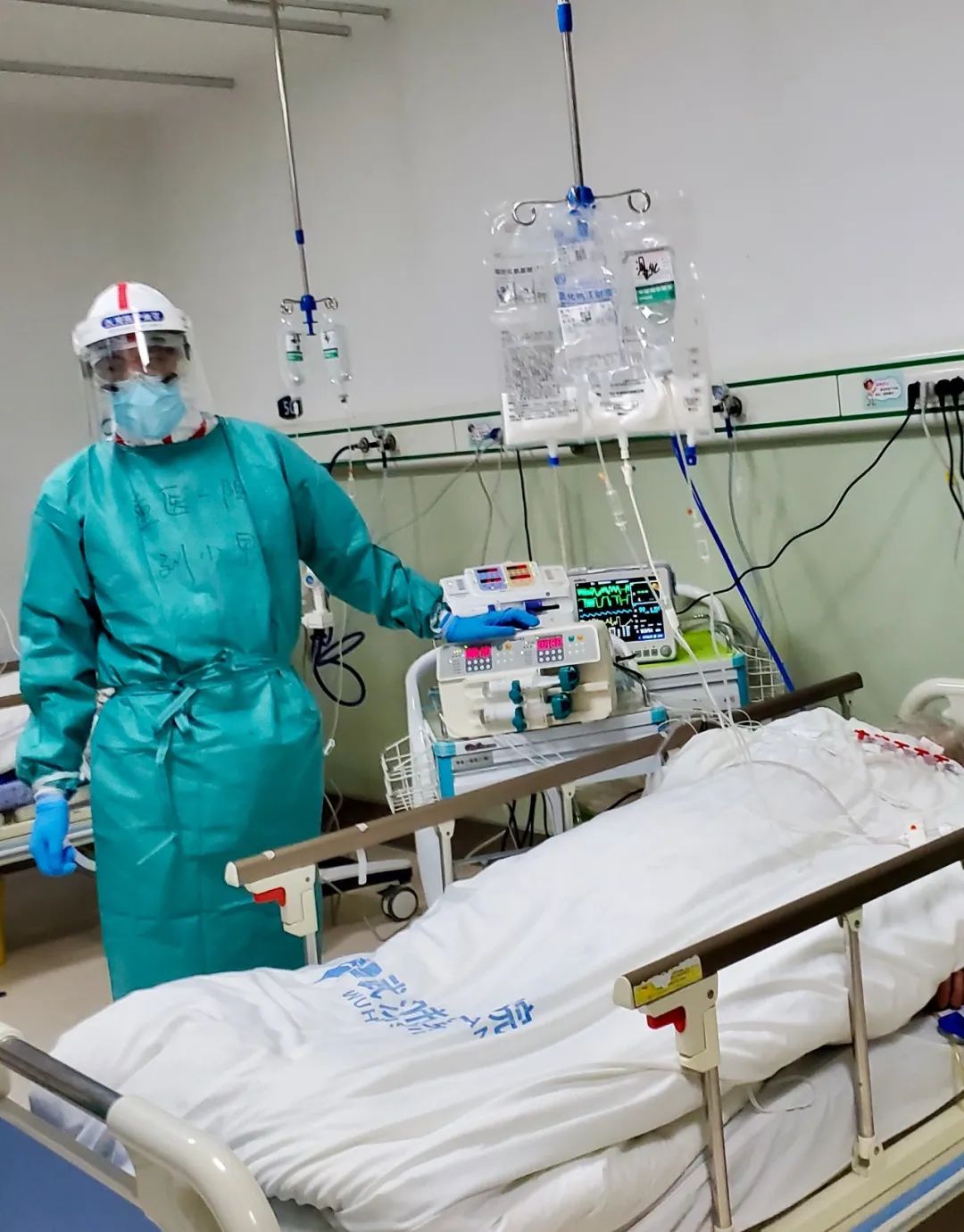
刘小男在临时ICU对危重患者进行监测治疗
在武汉第一人民医院的重症感染病区,我们的工作还在继续,诊病治病,生命体征监测与调控,急救复苏,镇静镇痛……
一群来自重医附一院麻醉科的青年医生,在抗击新冠肺炎的最前线,贡献着麻醉医生特有的力量,发挥着麻醉医生特有的优势。
2020年,武汉战疫,重医附一院麻醉医生,来过!
|